1 professionals
Bioderma Congress Reports Journée DEFI 2026
Bioderma Congress Reports Journée DEFI 2026
Comptes-rendus rédigés par Dr Arno Wahler, interne en dermatologie

Sujets liés
Les dermatoses faciales, par leur fréquence, leur caractère affichant et parfois chronique, représentent un fardeau majeur pour les patients. Leur prise en charge, souvent complexe, implique tous les dermatologues, qu’ils soient libéraux ou hospitaliers. Pourtant, jusqu’à présent, aucun groupe thématique ne fédérait les acteurs autour de cette topographie spécifique, en dehors des initiatives industrielles ciblées (acné, rosacée, etc.).
Ce constat a motivé la création du groupe DEFI, avec pour ambition de :
▪Centraliser les expertises pour répondre aux défis posés par ces pathologies (ex. : traitements hors AMM comme le tacrolimus dans la dermite séborrhéique, ou l’isotrétinoïne dans la rosacée).
▪Faciliter les demandes de régularisation réglementaire auprès de l’ANSM, via des cadres de prescription compassionnelle sécurisés et remboursables, en collaboration avec la SFD et son centre de preuves.
▪Évaluer de nouvelles approches thérapeutiques, médicales ou interventionnelles, en lien avec les équipes de recherche.
Les dermatoses faciales soulèvent des défis particuliers :
▪Sur peaux pigmentées, où elles peuvent évoluer vers des complications (hyperpigmentation post-inflammatoire, achromie, chéloïdes), nécessitant des adaptations thérapeutiques précoces (ex. : isotrétinoïne dans l’acné).
▪Comme marqueurs de maladies systémiques, ou dans le cadre de toxicités liées aux traitements anti-cancéreux, exigeant une prise en charge ciblée.
DEFI s’engage à :
▪Améliorer la prise en charge des patients, y compris dans les cas complexes.
▪Développer les connaissances et promouvoir la recherche scientifique sur les dermatoses faciales.
▪Diffuser l’information auprès des professionnels (médecins généralistes, dermatologues) et des patients, via des outils pratiques et des filières de soins.
▪Collaborer avec d’autres groupes thématiques (peau noire, hidradénite suppurée, psychodermatologie, etc.) et soutenir la formation médicale continue (FMC).
▪Organiser des actions concrètes : réunions de discussion thérapeutique, journées de formation, forums thématiques lors des JDP, et recueil de données de pratique.
En fédérant les acteurs du terrain et la recherche, DEFI vise à transformer la prise en charge des dermatoses faciales, pour une médecine plus efficace, inclusive et accessible.
Pr Romain Blaizot (Cayenne)
1. La lèpre, un fardeau persistant
En Guyane, où 300 000 habitants partagent un territoire sans dermatologues libéraux, la lèpre reste une réalité clinique. Les patients se présentent avec des visages infiltrés (faciès léonin), des oreilles déformées, ou des plaques hypochromes chez l’enfant. Ces signes, parfois confondus avec des dartres, imposent une biopsie systématique : le bacille de Hansen, visible à la coloration de Ziehl-Nielsen, peut toucher la peau, les nerfs et même les cartilages.
Il s’agit d’une pathologie affichante dont le traitement reste un challenge. Qu’il s’agisse de la lèpre ou de ses diagnostics différentiels, ils exposent les patients à l’exclusion sociale. En outre, la prise en charge tardive aggrave les séquelles.
2. La leishmaniose, une menace sournoise
Les phlébotomes, insectes discrets, ciblent volontiers le visage. Résultat : des érosions auriculaires, des plaques croûteuses (nez, sourcils), ou pire, des atteintes muqueuses (buccales/nasales) apparaissant des années après la piqûre. Chez les patients VIH+, des lésions pseudo-inflammatoires de réponse immunitaire flambante peuvent survenir dès le premier mois de traitement antirétroviral.
Points clés de la pathologie :
▪Destruction rapide : Le massif centro-facial peut s’effondrer en quelques semaines.
▪Traitement : L’amphotéricine B (en hospitalisation) est la seule réponse efficace face à l’urgence.
▪Nouveau défi : La leishmaniose n’est plus cantonnée aux tropiques. Elle gagne l’Europe, avec des formes cutanées en Méditerranée et viscérales chez les immunodéprimés.
3. Panorama des autres pathologies tropicales
La Guyane concentre une diversité de maladies rares mais dévastatrices :
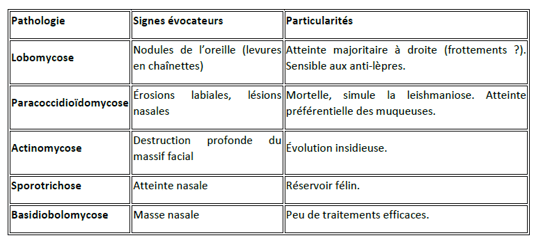
Autres menaces :
▪Myases : Atteinte nasale par les larves.
▪Diagnostics différentiels : Toujours éliminer un cancer (cinétique des lésions = indice clé).
Pour toutes ces pathologies, le principal obstacle aux soins reste l’isolement des patients et leur accès aux centres de santé. C’est pourquoi l’équipe du CHU de Cayenne parcoure le territoire pour être au plus près des habitants de Guyane.
Pr Olivier Chosidow (Paris)
1.Sycosis et Épidémies de Trichophyton : Quand la Barbe Devient un Réservoir
Cas clinique : Un Homme ayant des relations sexuelles avec des hommes (HSH) présente une sycosis (infection folliculaire de la barbe) auto-médiquée par de la Diprosone. L’examen révèle une infection à Trichophyton mentagrophytes, souche impliquée dans une épidémie mondiale chez les utilisateurs de PrEP.
Points clés :
•Transmission sexuelle : Initialement décrite dans la région ano-génitale, cette épidémie touche désormais le visage, notamment via les contacts barbe/peau.
•Traitement : Terbinafine per os (6 semaines) reste le gold standard, mais attention à T. indotinae, résistante à la terbinafine.
•Question ouverte : Faut-il raser la barbe ? Aucune recommandation formelle à ce jour, mais une hygiène stricte est conseillée.
Il s’agit d’une épidémie globale et émergente, nécessitant une vigilance accrue chez les patients à risque.
2.Trichophyton tonsurans : Le Danger des Tondeuses Contaminées
Contexte : Trichophyton tonsurans, responsable de teignes, se transmet aussi par les tondeuses de coiffeurs. Une étude danoise révèle que 10 % des tondeuses et peignes sont contaminés !
Populations à risque :
•Milieux professionnels (armée, police, gendarmerie) où le rasage/coiffage est collectif.
•Enfants (contagion scolaire).
Prise en charge :
•Pas de consensus sur la durée d’éviction scolaire, mais un traitement combiné (local + systémique) pour limiter la contagion.
3.Klebsiella aerogenes : Une Nouvelle IST Émergente ?
Cas clinique : Un HSH présente une folliculite résistante aux antibiotiques classiques (doxycycline, levofloxacine). Le diagnostic : Klebsiella aerogenes, avec un clone hyperagressif (KA ST117).
Particularités :
•Transmission sexuelle : Associée à des balanoposthites.
•Stratégie thérapeutique :
oAntibiotiques adaptés (ex. : céphalosporines de 3e génération).
oDécontamination des partenaires pour éviter les récidives.
Il s’agit donc d’une nouvelle IST en émergence, nécessitant une adaptation des protocoles.
4.Streptocoque B : Quand l’Intimité Devient un Risque Facial
Cas clinique : Une femme FSF (femme ayant des relations sexuelles avec des femmes) présente une lésion chronique de la pointe du nez à type de papule erosive et crouteuse. Diagnostic après biopsie : infection à streptocoque B, avec réinfection lors des rapports par sa conjointe, porteuse saine.
Il s’agit donc d’une IST atypique dans cette lésion faciale chronique. Le dépistage et traitement du partenaire est indispensable.
5.Syphilis Maligne : Le Retour d’une Ancienne Ennemie
Cas clinique : Un patient VIH+ développe des papulo-pustules torpides du visage, évoluant vers des lésions nécrotiques. Le diagnostic de syphilis maligne est posé grâce aux sérologies et biopsies.
Il s’agit d’une pathologie en forte croissance, avec un contexte alarmant :
•Résurgence mondiale de la syphilis, avec des cas de syphilis néonatale (transmission maternelle).
•Il a été montré qu’une seule dose de pénicilline G même dans ces formes est efficace, si la syphilis est précose : Hook EW 3rd, Dionne JA, Workowski K, McNeil CJ, Taylor SN, Batteiger TA, Dombrowski JC, Mayer KH, Seña AC, Hamill MM, Wiesenfeld HC, Zhu C, Perlowski C, Mejia-Galvis JE, Newman LM. One Dose versus Three Doses of Benzathine Penicillin G in Early Syphilis. N Engl J Med. 2025 Sep 4;393(9):869-878. doi: 10.1056/NEJMoa2401802. PMID:40902161.
•Urgence : dépistage systématique et répété chez les populations à risque.
6.Acanthamoebose : Quand l’Hygiène Nasale Tourne au Cauchemar
Cas clinique : Un homme de 81 ans, souffrant d’hypogammaglobulinémie, présente une destruction de l’architecture nasale. Diagnostic par biopsie : acanthamoebose, contractée via un lavage nasal avec de l’eau non stérilisée
Points clés :
•Amibe ubiquitaire mais dangereuse chez les immunodéprimés.
•Série de cas : Rappel sur l’importance de l’eau stérile pour les lavages nasaux. Sreekantaswamy SA, Topham C, Certain L, Benefield RJ, Madigan L, Maclean E, Curtis J, Zone J, Bowen AR. Progressive centrofacial destruction due to Acanthamoeba infection from nasal rinsing. Lancet Infect Dis. 2025 Jun;25(6):e369. doi: 10.1016/S1473-3099(25)00159-8. PMID: 40409930.
7.Autres Alertes Infectieuses
•Dilofilaria : Vers filaires migrateurs sous la peau, rares mais spectaculaires.
•Infections parasitaires chez les SDF :o
Les gales et poux sont les infections les plus fréquentes chez les SDF, mais d’autres parasites (ex. : Leishmania) émergent. Arnaud A, Chosidow O, Détrez MA, Bitar D, Huber F, Foulet F, Le Strat Y, Vandentorren S. Prevalences of scabies and pediculosis corporis among homeless people in the Paris region: results from two randomized cross-sectional surveys (HYTPEAC study). Br J Dermatol. 2016 Jan;174(1):104-12. doi: 10.1111/bjd.14226. Epub 2015 Nov 30. PMID: 26473766.
oPour autant, il faut se méfier des biais cognitifs chez ces populations, également à risque de toutes les autres pathologies dermatologiques dont les viroses comme la varicelle, surtout chez les patients ayant connu la précarité depuis longtemps et / ou qui ont voyagé
8.Érythème Polymorphe : Entre Herpès et Mycoplasme
L’érythème polymorphe est une réaction immune atteignant muqueuses et/ou peau, souvent en réaction à une infection herpétique ou bactérienne plusieurs jours à semaines auparavant.
Données récentes montrent que :
•Des érythèmes polymorphes ont été médiés par Mycoplasma pneumoniae en plus grand nombre en post-COVID-19, induisant une épidémie. Chosidow A, Maakaroun-Vermesse Z, Ok V, Delecroix C, Le Roux P, Dommergues MA, de Larminat J, Jeziorski E, Ronjat P, Jaume L, Welfringer-Morin A, Bébéar C, Gits-Muselli M, Viriot D, Roux CJ, Bechet S, Romain AS, Lorrot M, Cohen R, Levy C, Cohen JF; ORIGAMI Study Group. Post-COVID-19 resurgence of Mycoplasma pneumoniae infections in French children (ORIGAMI): a retrospective and prospective multicentre cohort study. Lancet Infect Dis. 2025 Nov 19:S1473-3099(25)00598-5. doi: 10.1016/S1473-3099(25)00598-5. Epub ahead of print. PMID: 41274297.
•Le mycoplasme est connu pour engendrer des erythemes polymorphes chez l’enfant mais les cas adultes ont aussi été observés. Une étude a caractérisé les lésions : Guyomard V, Monsel G, Gavaud A, Faure K, Valentin S, Leautez-Nainville S, Joly M, Pourcher V, Chosidow O, Palich R; MYCADO Study Group. Prevalence of skin and mucosal lesions in adults with Mycoplasma pneumonia infection: A cohort study. J Eur Acad Dermatol Venereol. 2026 Feb;40(2):e115-e117. doi: 10.1111/jdv.20817. Epub 2025 Jul 9. PMID: 40631923.
La caractérisation de l’événement infectieux initiateur de l’érytheme polymorphe est clef pour guider la thérapeutique, par exemple par azithromycine si EP est à Mycoplasma ou avec valacyclovir s’il s’agit de récurrences herpétiques. Le sérodiagnostic herpès est peu utile en aigu, seule la PCR sur zone cutanée a un intérêt.
Dr Thomas Hubiche (Nice)
Les lésions de l’enfant peuvent d’abord traduire une malformation foetale qu’il faut évoquer de principe. Après quoi, différentes atteintes pédiatriques ont été évoquées et classées dans trois grandes catégories : les dermatoses infectieuses, et les dermatoses inflammatoires simples et les dermatoses inflammatoires complexes nécessitant de recourir à un centre hospitalier.
▪pustulose néonatale à Malassezia: il s’agit d’une atteinte bénigne, c’est le début visible d’une colonisation. Pas de traitement et réassurance.
▪impétigo : l’atteinte du visage est fréquente car le portage nasal de Staphylococcus aureus y est le plus fréquent. C’est la troisième dermatose la plus fréquente de l’enfant après la dermatite atopique et les verrues.
▪herpès: cette infection commune peut devenir dangereuse si l’enfant a un eczéma non traité. Devant toute atteinte herpétique de l’enfant il convient donc de s’enquérir de ce diagnostic.
▪syphilis congénitale: en augmentation dans les populations d’outre-mer, les sérologies à répétition chez les femmes enceintes deviennent une stratégie diagnostic importante afin de limtier les cas de syphilis néonatal qui augmentent.
▪lupus congénital: avec des lésions similaires à l’adulte mais disposées en patron de raton-laveur sur le visage, ce diagnostic doit être évoqué même sans contexte évocateur chez les parents, car dans la moitié des cas le diagnostic n’est pas connu de la maman.
▪l’atteinte dermatophytique est à évoquer devant toute atteinte circinée. En début de traitement, il convient de prévenir les parents et l’enfant d’une réaction inflammatoire paradoxale, sans quoi le traitement pourrait être stoppé. Par ailleurs, il est possible d’avoir des papules à distance appelées « dermatophides » et qui témoignent des disséminations cutanées infracliniques de la mycose.
▪l’eczéma nummulaire de l’enfant atteint surtout les joues et peut être isoler, faisant des lésions pouvant mimer un impétigo. Cette atteinte des joues s’explique par un défaut de filagrine localisé qui aurait été acquit au cours de l’évolution, avec des descriptions données en référence. Le traitement topique est long, il faut donc réévaluer l’efficacité à distance (au moins un mois) avant de parler d’échec de dermocorticoïdes et prévenir les parents de la durée du traitement
Thyssen JP. The trade-off: evolutionary benefits of epidermal filaggrin deficiency on cheek skin came at the price of the atopic dermatitis epidemic. Br J Dermatol. 2018 Aug;179(2):235-236. doi: 10.1111/bjd.16806. PMID: 30141546.
McAleer MA, Jakasa I, Raj N, O'Donnell CPF, Lane ME, Rawlings AV, Voegeli R, McLean WHI, Kezic S, Irvine AD. Early-life regional and temporal variation in filaggrin-derived natural moisturizing factor, filaggrin-processing enzyme activity, corneocyte phenotypes and plasmin activity: implications for atopic dermatitis. Br J Dermatol. 2018 Aug;179(2):431-441. doi: 10.1111/bjd.16691. Epub 2018 Jun 29. PMID: 29691836; PMCID: PMC6175251.
-la leishmaniose est une grande simulatrice et comporte les mêmes éléments sémiologiques que chez l’adulte.
la pyodermite froide est une entité caractérisée par sa localisation sur le triangle du visage des joues. Elle possède aussi des caractéristiques histologiques liées au démodex qui permettent d’en faire le diagnostic. Cette atteinte nécessite de dépister une rosacée oculaire qui est à risque de séquelles chez l’enfant. Il existe par ailleurs souvent un terrain familial de rosacée. A noter que dans les formes résistantes aux traitements ou associées à des candidoses cutanéo muqueuses chroniques, il convient d’évoquer une mutation STAT1 dont la prise en charge diffère.
▪les infection à EBV, dont la prévalence chez l’adulte avoisine les 95%. L’aspect varioliforme et photoexposé doit faire évoquer le diagnostic d’hydroa vacciniforme. Cette atteinte liée à l’EBV se présente sous deux formes : classique ou systémique. La forme classique est associée à une charge virale modérée, alors que la forme systémique est liée à de très hauts taux de réplication à EBV avec des atteintes extra-cutanées. L’évolution est dans les deux cas chronique. Les réactions cellulaires T et NK importantes sont retrouvées dans les biopsies cutanées. Dans ce diagnostic, il faut se méfier de l’apparition d’un SAM, et le traitement sera alors la greffe en urgence.
dans les atteintes systémiques de viroses à répétition, un diagnostic rare à évoquer est la catégorie des interferonopathies. Ces pathologies d’origine génétique sont souvent associées à de multiples épisodes de fièvres et d’infections virales.
Intervenant : Dr Jean-Michel Amici (Bordeaux)
1.Les Infections du Site Opératoire (ISO) : Un Risque Rare mais Réel
Définition et timing : Les infections postopératoires surviennent généralement dans les 7 premiers jours après l’intervention. Elles se manifestent par un écoulement purulent, à distinguer d’un simple processus inflammatoire (rougeur, gonflement).
Le taux d’ISO varie de 0,5 à 8 % selon les études et de 2 % en moyenne dans les études prospectives.
Les facteurs favorisant les mieux documentés sont :
•Complications peropératoires (hémorragie, malaise vagal avec rupture d’asepsie).
•Durée de l’intervention > 24 minutes.
•Techniques à risque : lambeaux, greffes.
L’origine des infections dépend du temps à laquelle l’inoculation intervient. Le plus souvent le germe en cause est Staphylococcus aureus, et plus rarement Pseudomonas aeruginosa, notamment aux localisations péri-auriculaire.
2.Facteurs de Risque à Connaître
Certains patients et contextes augmentent le risque d’ISO :
Facteurs liés au patient :
•Tabagisme (retard de cicatrisation, nécrose → porte d’entrée infectieuse).
•Sexe masculin.
•Âge > 60 ans.
•Immunodépression (diabète, VIH, chimiothérapie).
•Traitements antiagrégants (à ne pas arrêter, malgré le risque hémorragique).
Facteurs liés à la lésion :
•Tumeur maligne (vs bénigne).
•Localisation périorificielle (nez, lèvres).
•Hyper séborrhée (milieu riche en lipides favorisant les bactéries).
•Présence de cartilage (oreille, nez).
3. Stratégies de Prévention : Ce Qui Marche (et Ce Qui Ne Marche Pas)
En préopératoire, l’antisepsie rigoureuse des mains du chirurgien avec friction des mains au gel hydro-alcoolique est indispensable et est meilleure que le lavage classique. Il est également préconisé de demander au patient deux douches préopératoires (la veille et le jour J) avec un savon simple (pas besoin d’antiseptique).
La préparation cutanée est également essentielle :
•Chlorhexidine en solution aqueuse ou povidone iodée alcoolique (à laisser sécher pour une efficacité optimale).
•Pas de rasage ni dépilation (surrisque infectieux) : privilégier une coupe aux ciseaux si nécessaire.
Dans les chirurgies en péri-nasal, la décolonisation nasale par mupirocine (5 jours) réduit significativement le risque d’ISO. En revanche l’antibioprophylaxie orale n’a pas montré de bénéfice dans les chirurgies dermatologiques.
Pendant l’intervention, il convient de s’équiper correctement et de préparer en amont tout ce qui peut raccourcir le temps d’intervention.
Ainsi les équipements à prévoir sont :
•Gants stériles (réduisent les ISO et les accidents d’exposition au sang – 800 000 AES/an aux États-Unis).
•Double port de gants recommandé pour les gestes à risque.
•Port de lunettes (protection contre les projections).
La gestion du temps et de l’hémostase s’anticipe et permet de réduire le risque d’ISO :
•Anticiper la durée pour éviter les interventions > 24 min.
•Hémostase rigoureuse (éviter les hématomes, terrain propice aux infections).
En postopératoire immédiat, il y a un avantage à prévoir un pansement qui sera à réévaluer qu’à 48 à 72h. Il a été démontré qu’il n’y a pas de surrisque à se doucher. Par ailleurs, il convient de rapperler au patient l’absence de bénéfice de mouiller avec des antispetiques locaux, qui comportent par ailleurs de nombreux risques pro-allergisant.
Un point souvent ignoré consiste en la disponibilité du chirurgien. En effet, le patient constatant une évolution défavorable peut précocement avertir le chirurgien, permettant de limiter les conséquences. Ainsi, il y a un vrai bénéfice à rester joignable pour le patient (email, téléphone) et d’expliquer les signes devant motiver une prise de contact en urgence.
4.Prise en Charge d’une ISO Avérée
Avant de traiter par « excès » sur simple description ecrite ou orale, il convient de recevoir le patient et d’évaluer la situation. Seule la confirmation clinique (écoulement purulent, prélèvement bactériologique si nécessaire) doit mener à instaurer un traitement.
Le traitement devra naturellement être adaptée au germe, c’est pourquoi la réalisation de prélevement doit être la règle. Les soins locaux adaptés par nettoyage et réfection de pansements doivent alors être réalisés par un infirmier.
Pr François Chasset (Paris)
1.Xanthélasma Palpébral : Bien Plus Qu’un Problème Esthétique
Le xanthélasma (dépôts lipidiques jaunâtres des paupières) est bénin mais gênant, souvent associé à un facteur de risque cardiovasculaire et notamment les dyslipidémies. Une attention particulière est nécessaire si le xanthelasma présente un caractère pseudo-tumoral (masse volumineuse), touche une localisation atypique (loin du canthus interne) ou associe des signes d’ulcérations ou de nécrose.
Auquel cas, plusieurs diagnostics différentiels sont à évoquer :
•Maladie d’Erdheim-Chester dont l’atteinte osseuse est diagnostiquée par TEP-scan (imagerie descendante sous les genoux).
•Xanthogranulome cutané (forme bénigne).
•Leucémie myélomonocytaire chronique (LMMC).
•Xanthogranulome nécrobiotique : Associé aux gammapathies monoclonales.
Une série de cas a récemment été publiée concernant les xanthogranulomes multiples.
Annabi E, Mahévas T, Chasset F, Haroche J, Bessis D, Dupin N, Hua C, Kluger N, Tazi A, Jachiet M, de Masson A, Emile JF, Jouenne F, Louveau B, Sohier P, Mourah S, Battistella M, Bouaziz JD; Study Group of Systemic Diseases in Dermatology. Clinical, Histopathologic, and Molecular Features and Treatment of Multiple Xanthogranuloma in Adults. JAMA Dermatol. 2025 Jul 1;161(7):765-768. doi: 10.1001/jamadermatol.2025.0886. PMID: 40366699; PMCID: PMC12079566.
Parmi les modalités de traitement notables, il est possible de citer l’efficacité du méthotrexate dans les formes plus inflammatoires, ainsi qu’une efficacité des inhibiteurs de MEK (ciblant la voie MAPK) mais dont le bénéfice reste encore à évaluer sur de plus grandes séries.
2.Démodecidose Post-Allogreffe : Un Piège Diagnostique
Les éruption papuleuses et très inflammatoires du visage survenant à J40 d’une allogreffe de moelle sont souvent prises pour des réactions du greffon contre l’hôte.
Le diagnostic de démodécidose post-allogreffe est réalisé sur les mêmes prélèvements cutanés (biopsie) et la découverte d’un grand nombre de démodex permet de redresser le diagnostic. Le traitement est alors aisé, par ivermectine topique ou orale, associée à des soins de peau apaisants.
Une méconnaissance de cette entité peut conduire à une erreur thérapeutique (ex. : augmentation inutile des immunosuppresseurs pour une GVH supposée).
3.Méthotrexate vs Corticoïdes dans la Sarcoïdose Pulmonaire
Kahlmann V, Janssen Bonás M, Moor CC, Grutters JC, Mostard RLM, van Rijswijk HNAJ, van der Maten J, Marges ER, Moonen LAA, Overbeek MJ, Koopman B, Loth DW, Nossent EJ, Wagenaar M, Kramer H, Wielders PLML, Bonta PI, Walen S, Bogaarts BAHA, Kerstens R, Overgaauw M, Veltkamp M, Wijsenbeek MS; PREDMETH Collaborators. First-Line Treatment of Pulmonary Sarcoidosis with Prednisone or Methotrexate. N Engl J Med. 2025 Jul 17;393(3):231-242. doi: 10.1056/NEJMoa2501443. Epub 2025 May 18. PMID: 40387020.
Cette étude contrôlée randomisée a permis de démontrer la non-infériorité du methotrexate comparativement aux corticoïdes per os dans la sarcoïdose pulmonaire.
Bien que la corticothérapie agit plus rapidement, le méthotrexate est non inférieur en efficacité. Il s’agit d’un avantage considérable permettant d’éviter les effets secondaires de la corticothérapie au long cours.
Application en dermatologie : Le méthotrexate pourrait être une alternative de choix pour les sarcoïdoses cutanées étendues ou résistantes aux corticothérapies.
Dr Sandra Ly (Bordeaux)
1.Acné : le microcomédon comme nouvelle cible thérapeutique, et innovation dans les traitements
Oulès B, Saurat JH. Strategic Targets in Acne, Update 2025: The Microcomedone Is Not Just a Plug, It Is an Egg. Dermatology. 2025 Sep 9:1-7. doi: 10.1159/000547515. Epub ahead of print. PMID: 40924653.
En matière de physiopathologie, une étude réente a décrit le microcomédon, une lésion précoce et superficielle décrite comme le précurseur des lésions d’acné. L’intérêt de cette description est notamment de préciser son caractère superficiel dans la peau, permettant d’envisager des traitements topiques prophylactiques innovants.
Le traitement de référence de l’acné reste l’isotrétinoïne. Deux études concomitantes ont ainsi pu clarifier que l’isotrétinoïne ne freine pas la croissance chez les adolescents
Xu KK, Aghazadeh N, Tebben P, Todd A, Tollefson M, Barbieri JS. The effect of isotretinoin treatment for acne vulgaris on height in adolescents: A retrospective cohort study using the Rochester Epidemiology Project. J Am Acad Dermatol. 2025 Dec;93(6):1464-1470. doi: 10.1016/j.jaad.2025.08.009. Epub 2025 Aug 14. PMID: 40818595.
Cole HL, Barbieri JS, Shen LY. Pediatric isotretinoin use for acne is not associated with meaningful effects on adult height: A retrospective cohort study using TriNetX. J Am Acad Dermatol. 2025 Nov 22:S0190-9622(25)03265-7. doi: 10.1016/j.jaad.2025.11.054. Epub ahead of print. PMID: 41285260.
Deux innovations pourraient compléter les possibilités thérapeutiques de l’acnée :
•Clascostérone topique (anti-androgène) : Désormais autorisée en Europe en application bidquotidienne, son efficacité semble modérée dans l’étude de 2020
Hebert A, Thiboutot D, Stein Gold L, Cartwright M, Gerloni M, Fragasso E, Mazzetti A. Efficacy and Safety of Topical Clascoterone Cream, 1%, for Treatment in Patients With Facial Acne: Two Phase 3 Randomized Clinical Trials. JAMA Dermatol. 2020 Jun 1;156(6):621-630. doi: 10.1001/jamadermatol.2020.0465. PMID: 32320027; PMCID: PMC7177662.
Laser sélectif 1726 nm : il s’agit d’un laser sélectif de la glande sébacée, et décrit comme ayant peu d’effets indésirables. Les études incluent notamment des phototypes foncés ce qui reste encore trop rare dans les études sur l’acné et ses séquelles.
Goldberg D, Ronan S, Bhatia A, Dhawan SS, Green JB, Kilmer SL, Kwan W, Stein Gold L, Weiss JS, Doucette M, Karavitis M, Dover JS. Safe and effective acne treatment across skin types with a 1726 nm sebum-selective laser: One year data from a prospective multicenter study. J Am Acad Dermatol. 2026 Feb;94(2):517-524. doi: 10.1016/j.jaad.2025.09.077. Epub 2025 Oct 4. PMID: 41052654.
2.Rosacée : Nouvelles Cibles et Traitements
Il a été démontré que l’isotrétinoïne est efficace dans les formes résistantes, même à doses réduites.
Chosidow O, van Zuuren EJ. Low-dose isotretinoin for difficult-to-treat rosacea: Enough evidence to be convinced-What's next? J Eur Acad Dermatol Venereol. 2025 Apr;39(4):713-714. doi: 10.1111/jdv.20552. PMID: 40130389.
En matière de gestion des flushs, la gabapentine et la stimulation transauriculaire du nerf vague ont apporté de réels bénéfices dans les études.
Wei J, Wan M, Chen Q, Fu J, Yang L, Ni R, Ge L, Dan Y, Chen X, Kong M, Li L, Chen S, Yang S, Zhang L, Xia A, Tang L, Zhang Y, Zhang M, Song Z, Li J. Gabapentin is an efficacy treatment for facial flushing and erythema of erythematotelangiectatic rosacea: A randomized clinical noninferiority trial. J Am Acad Dermatol. 2025 Apr;92(4):927-930. doi: 10.1016/j.jaad.2024.12.011. Epub 2024 Dec 20. PMID: 39710117.
Ma G, Zhang Y, Gao Q, Yuan X, Zhou Z, Jian D, Zhao Z, Wang B, Li J. Gabapentin improves the flushing of rosacea, but not other rosacea symptoms or quality of life: Results from a multicenter, randomized, double-blind, placebo-controlled pilot study. J Am Acad Dermatol. 2025 Apr;92(4):920-922. doi: 10.1016/j.jaad.2024.12.003. Epub 2024 Dec 15. PMID: 39681269.
Enfin, dans une forme oedemateuse, une étude cas clinique récente a montré le bénéfice de l’omalizumab (anti-IgE)
Borg L, Betts A, Boffa MJ. Morbihan Disease: Remarkable Response to Omalizumab. Int J Dermatol. 2025 Dec;64(12):2361-2363. doi: 10.1111/ijd.17938. Epub 2025 Jun 30. PMID: 40588785.
3.Dermite Périorale: Quelques mises à Jour
Dermite périorale est une entité nosologique dont les étiologies peuvent être variées, allant du mésusage des dermocorticoides aux rosacées et acné de mauvaises évolutions locales. Une revue de la physiopathologie et des traitements possibles a été réalisée. Comme faits notables, il est rappelé la nécessité de stoper les corticoïdes topiques et d’envisager les Antibiotiques topiques (métronidazole) ou tétracyclines orales
Acevedo-Fontanez LA, Sánchez-Feliciano A, Ershadi S, Reichenberg J, Eichenfield LF, Barbieri JS. Periorificial dermatitis: Pathophysiology, diagnosis, and management. J Am Acad Dermatol. 2025 Nov 4:S0190-9622(25)03138-X. doi: 10.1016/j.jaad.2025.10.138. Epub ahead of print. PMID: 41197738.
Dans les formes pédiatriques, une autre revue a permis de mieux préciser les algorithmes de traitements chez cette population spécifiques.
Xiao Y, He J, Chen A, Fang X, Tang P, Xiang J. Management of childhood granulomatous periorificial dermatitis with clarithromycin: A retrospective cohort study. JAAD Int. 2025 Aug 29;23:48-54. doi: 10.1016/j.jdin.2025.08.005. PMID: 41079392; PMCID: PMC12510178.
4.Hyperpigmentation Faciale : Une Prise en Charge Structurée
La gestion des hyperpigmentations, et notamment les atteintes faciales, a bénéficié de la parution d’un consensus de traitements.
Passeron T, Desai SR, Abdallah M, Al-Niaimi F, Dlova N, Grimes PE, Ocampo-Candiani J, Sarkar R, Xiang LF, Miot HA. Global consensus on the management of melanin hyperpigmentation disorders. J Eur Acad Dermatol Venereol. 2025 Dec 8. doi: 10.1111/jdv.70185. Epub ahead of print. PMID: 41362125.
L’isotrétinoïne y est décrite comme efficace sur les hyperpigmentations récentes (< 5 ans). Le traitement des hyperpigmentations peut bénéficier d’approches combinées associant des topiques (hydroquinone, acide azélaïque, rétinoïdes), des soins par lasers fractionnés (pour les mélasmas résistants) et toujours en association avec une protection solaire stricte.
Enfin il a été démontré dans un cas clinique le role du démodex dans une hyperpigmentation résistante, avec un bénéfice de l’ivermectine topique.
Jen S, Tang-Lin L, Tan SH, Koh WL. A striking case of pigmented demodicosis. Skin Health Dis. 2025 Jul 22;5(5):386-388. doi: 10.1093/skinhd/vzaf054. PMID: 41035830; PMCID: PMC12480740.
Dr Sophie Leducq (Tours)
1. Pelade : Quand et Comment Traiter ?
La gradation SALT a permis de normer l’évaluation des pelades, permettant ainsi de préciser les organigrammes de traitements et de préciser les conditions pour passer à un traitement systémique. Dans un tel contexte, il convient également de considérer la gêne du patient, la durée d’évolution de la pelade et l’étendue des plaques.
Rudnicka L, Arenbergerova M, Grimalt R, Ioannides D, Katoulis AC, Lazaridou E, Olszewska M, Ovcharenko YS, Piraccini BM, Prohic A, Rakowska A, Reygagne P, Richard MA, Soares RO, Starace M, Vañó-Galvan S, Waskiel-Burnat A. European expert consensus statement on the systemic treatment of alopecia areata. J 12urA cad Dermatol Venereol. 2024 Apr ;38(4) :687-694. Doi : 10.1111/jdv.19768. Epub 2024 Jan 2. PMID : 38169088.
Le ritlecitinib (inhibiteur de JAK3) per os a ainsi montré des profils de réponse très variables, allant d’excellents répondeurs, des répondeurs précoces ou avec latence, des non-répondeurs (jusqu’à 30% des patients, et quelques patients dont la pelade s’aggravait sous traitement. C’est pourquoi il convient d’être patient avant de considérer un traitement comme non-efficace, dans cette pathologie avec parfois un an de traitement nécessaire avant de voir une réponse thérapeutique s’amorcer.
2. Cellulite Dissequante : Un Risque Cardiovasculaire ?
Des données récentes dans une cohorte de large ampleur (113 000 patients) ont montré que la cellulite disséquante est, comme le psoriasis ou d’autres pathologies inflammatoires, fortement associée aux événements cardiovasculaires.
Patel D, Thakker S, Olagun-Samuel C, Wang D, Mitchell J, Adotama P. Long-term cardiovascular morbidity in dissecting cellulitis: A propensity-matched TrinetX cohort study. J Am Acad Dermatol. 2025 Dec;93(6):1614-1616. doi: 10.1016/j.jaad.2025.08.045. Epub 2025 Aug 22. PMID: 40850386.
Les auteurs discutent d’ailleurs de l’intérêt de traitements précoces par anti-TNF alpha afin de tenter de réduire ce risque cardiovasculaire.
Les cellulites disséquantes peuvent désormais être traitées par des Anti-TNFα, qui sont proposés en 3e ligne (Orphanet Journal of Rare Diseases).
Heidari N, Ghannadzadeh Kermani Pour R, Farshbafnadi M, Heidari A, Ghane Y. A systematic review of tumor necrosis factor-α blockers, anti-interleukins, and small molecule inhibitors for dissecting cellulitis of the scalp treatment. Orphanet J Rare Dis. 2025 May 18;20(1):236. doi: 10.1186/s13023-025-03720-5. PMID: 40383754; PMCID: PMC12085841.
Dr Lorraine Maitrot-Mantelet (Paris)
L’acné ne se limite pas toujours à un simple problème cutané, surtout lorsqu’elle persiste à l’âge adulte ou s’accompagne de signes évocateurs d’un déséquilibre hormonal. En effet, 26 % des femmes et 12 % des hommes de 40 ans en souffrent encore, et dans certains cas, cette acné peut révéler une hyperandrogénie sous-jacente. Mais comment savoir quand demander un bilan hormonal, et surtout, comment l’interpréter pour adapter le traitement ?
Quand Faut-il Évoquer un Bilan Hormonal ?
Le bilan hormonal n’est pas systématique, mais il devient indispensable en présence de signes cliniques d’hyperandrogénie. Ces signes incluent une raucité de la voix, une perte de cheveux (alopécie androgénétique), des troubles du cycle menstruel (règles irrégulières, aménorrhée), ou encore des signes de virilisation comme un hirsutisme marqué ou une hypertrophie clitoridienne.
Attention : Si la patiente prend une contraception hormonale, celle-ci doit être arrêtée au minimum 6 semaines avant le bilan, voire 3 mois pour les contraceptions très dosées, car elles faussent les résultats. En l’absence de cycle, il est possible de provoquer une hémorragie de privation avec 10 jours de progestérone, puis de réaliser le bilan 2 à 5 jours après l’arrêt du traitement.
Comment Réaliser le Bilan Hormonal ?
Le bilan doit être effectué entre le 2ᵉ et le 5ᵉ jour du cycle menstruel, période où les hormones sont les plus stables. Les examens à demander sont les suivants :
•FSH, LH et oestradiol pour évaluer la fonction ovarienne.
•Prolactine afin de dépister une éventuelle hyperprolactinémie, qui peut être liée à un adénome hypophysaire ou à certains médicaments.
•Testostérone totale et SHBG (pour calculer la testostérone libre, indicateur clé de l’hyperandrogénie).
•17-OH-progestérone pour rechercher un bloc en 21-hydroxylase, une cause génétique d’hyperandrogénie.
•TSH pour éliminer une dysthyroïdie.
Les Principaux Diagnostics à Évoquer
Plusieurs affections peuvent expliquer une hyperandrogénie, et chacune nécessite une prise en charge spécifique.
1.Le Syndrome des Ovaires Polykystiques (SOPK) : C’est le diagnostic le plus fréquent, représentant jusqu’à 70 % des cas d’hyperandrogénie. Contrairement à une idée reçue, le SOPK ne se caractérise pas par des kystes, mais par une multiplicité de follicules ovariens (> 12 par ovaire en échographie). Son diagnostic repose sur les critères de Rotterdam (au moins 2 des 3 suivants : hyperandrogénie clinique ou biologique, dysovulation, ovaires polykystiques). Il ne doit pas être posé dans les 8 ans suivant les premières règles, car les signes peuvent être physiologiques à la puberté.
2.Le Bloc en 21-Hydroxylase : Cette affection touche 4 % des patientes consultant pour hyperandrogénie. Elle est due à une mutation du gène CYP21A2, transmise de manière autosomique récessive. Les formes sont variables, allant de la forme classique sévère (diagnostiquée dès la naissance) à la forme non classique (découverte à l’âge adulte).
3.L’Hyperprolactinémie : Elle peut être causée par un adénome hypophysaire (prolactinome), certains médicaments (comme les neuroleptiques ou antidépresseurs), ou une grossesse. Ses conséquences incluent une galactorrhée, une aménorrhée, ou une infertilité.
4.L’Hypercorticisme (Syndrome de Cushing) : Moins fréquent, il se manifeste par une obésité faciotronculaire, des vergetures pourpres, ou une hypertension artérielle. Son diagnostic repose sur le dosage du cortisol libre urinaire et un test de freinage à la dexaméthasone.
Traitements Hormonaux de l’Acné
Une fois le diagnostic posé, plusieurs options thérapeutiques peuvent être envisagées, en fonction de la cause identifiée.
Les Contraceptions OEstroprogestatives (COP) ont des effets variables selon leur composition :
•Les contraceptions de 1ʳᵉ génération sont plutôt androgéniques et peuvent aggraver l’acné.
•Les contraceptions de 3ᵉ génération sont anti-androgéniques et améliorent souvent l’acné. Seules deux COP ont une AMM pour le traitement de l’acné : celles contenant du norgestimate ou du diénogest.
La Spironolactone, bien qu’elle n’ait l’AMM que pour l’hirsutisme, est très efficace dans le traitement de l’acné hormonale, selon l’expérience clinique. Elle doit impérativement être associée à une contraception, car elle présente un risque tératogène avéré. Une surveillance de la kaliémie et de la tension artérielle est également nécessaire en raison du risque d’hyperkaliémie.
Autres Options
•L’acétate de cyprotérone est un anti-androgène puissant, mais il peut entraîner des effets secondaires comme une dépression ou un risque thrombotique.
•L’isotrétinoïne reste le traitement de référence pour les acnés sévères, mais elle n’a pas d’effet direct sur l’hyperandrogénie.
Créez en toute simplicité votre compte professionnel
Je crée mon compteAméliorez vos connaissances professionnelles en profitant de nombreux services exclusifs dans le domaine de la dermatologie : plus de 500 visuels de pathologies, des cas cliniques, des vidéos d’experts…
Bénéficiez d’options uniques telles que l’offre de contenus audio et de supports à proposer à vos patients.
Restez informé(e) des événements et des webinaires à venir, des dernières publications scientifiques et des innovations produit.